Salud y Fitness
Médico Favrin señala, según estudios, que botas ortopédicas ya no se utilizan
Durante mucho tiempo las botas ortopédicas fueron la solución recurrente en el tratamiento de diversos problemas en las extremidades inferiores.
Principalmente los pies; de allí que la causa del mayor número de consultas al ortopedista sea el pie plano.
El doctor Jorge Favrin especialista en ortopedia infantil del Grupo Médico Santa Paula (GMSP), señala que los estudios médicos y numerosos avances permiten afirmar que:
“Afortunadamente ya no se utilizan están proscritos en todo el mundo los aditamentos ortopédicos como zapatos, twister (mangueras en las piernas)”.
“Porque nos dimos cuenta que no ayudan; por el contrario, sólo sirven para que al niño le hagan bullying. No hay ningún tipo de corrección en el pie con ese tipo de calzado”.
Cuándo buscar al ortopedista infantil
El especialista explica que en el crecimiento de un niño se pueden encontrar angulaciones normales, durante el desarrollo de miembros inferiores.
En épocas anteriores se pensaba eran patológicas, por lo que se indicaba erróneamente el uso de calzado ortopédico.
Adicionalmente existen patologías congénitas, genéticas, o adquiridas, postraumáticas o infecciosas.
“Cualquier patología en el crecimiento músculo esquelético de un niño va a involucrar al ortopedista; así como las patologías neuro-ortopédicas, que son enfermedades del sistema nervioso expresadas a nivel músculo esquelético. Por ello, la ortopedia es muy amplia.”
Médico Favrin señala, según estudios, que botas ortopédicas ya no se utilizan
Desde horas de nacido, el ortopedista puede estar al lado del bebé que requiere tratamiento; no obstante, Favrin señala que uno de sus grandes aliados es el pediatra.
“Él se dará cuenta si hay un retardo psicomotriz, si las piernitas están muy rígidas o flácidas; si hay problemas con la cadera, e incluso puede detectar alguna deformidad de la columna”.
“Lamentablemente en el país la ortopedia infantil no es un capítulo de estudio en pediatría, y por ello, nos apoyamos en los pediatras”
“Pues ellos son nuestros ojos al controlar el desarrollo del niño, detectando aquellas patologías musculo esqueléticas que se pueden ver desde muy pequeños.”
Patologías recurrentes en la ortopedia infantil
Los estudios más frecuentes que suelen utilizar los ortopedistas para un diagnóstico musculo esquelético son: el examen físico, análisis de marcha, los rayos X, la resonancia, ecografía y tomografía.
Entre las patologías más frecuentes dentro de la ortopedia infantil, según advierte el doctor Favrin, además del pie plano, figura la displasia de la cadera.
La cual provoca la falta de estabilidad en la articulación.
También son constantes los casos de bebés con pie equino varo, es decir, el pie angulado.
Favrin destaca que las madres también suelen llevar al especialista cuando el bebé presenta disfunciones motoras, como por ejemplo:
Es hipotónico (aguadito, flojito) o hipertónico (rígido, durito); igualmente cuando presentan alteraciones angulares como genu valgo (pegar las rodillas) o genu varo (arqueadas como vaquero).
Tratamientos ortopédicos infantiles
En la actualidad, los tratamientos que se aplican van desde intervenciones quirúrgicas a terapias físicas. Los tiempos de recuperación dependen del proceso de rehabilitación del paciente.
“El tiempo de tratamiento depende de la patología”.
“Por ejemplo, el pie equino varo tiene primero unas 3 o 4 semanas de tratamiento con yeso mediante el método Pontesi, procedimiento habitual para tratar esta condición en recién nacidos”.
Explicó que implica la manipulación manual del pie, el uso de yeso y aparatos de corrección, para prevenir su recurrencia, sin una reconstrucción quirúrgica mayor.
Luego viene el procedimiento quirúrgico, seguido de 4 semanas de tratamiento, y posteriormente la rehabilitación.
Señala el especialista que, cuando los problemas se detectan en un paciente de más edad, el tratamiento suele ser quirúrgico, siempre apoyado por la fisioterapia, y los tiempos pueden verse incluso prolongados por el tipo de patología.
Especialidades en traumapedía
En la actualidad el GMSP cuenta con la Unidad de Traumapedia, ubicada en el consultorio 419 de la Torre de Consultorios, la cual reúne a un nutrido grupo de especialistas que atienden las diversas áreas de la traumatología.
También atienden casos de reconstrucción de extremidades superiores e inferiores y el área de neurocirugía y columna, en hombros, cadera, rodilla y hombros.
“Decidimos crear Traumapedia en el GMSP por ser la clínica más nueva en Caracas, con una infraestructura diseñada para funcionar como un centro de salud de primer mundo”.
Salud y Fitness
El glaucoma es una amenaza silenciosa para la visión
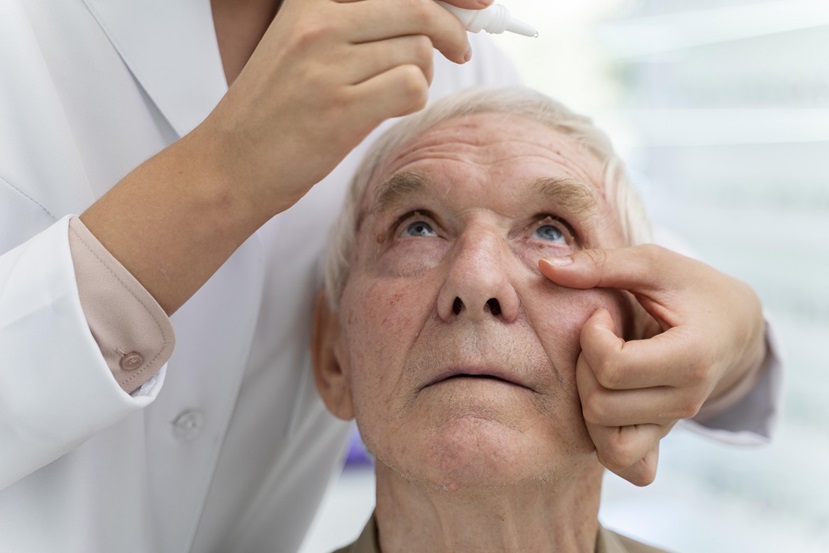
El glaucoma es como un ladrón silencioso que nos va robando la visión sin que nos demos cuenta y afecta a miles de personas en Venezuela.
La presión intraocular alta es el principal factor de riesgo para desarrollar esta enfermedad que daña el nervio óptico y puede causar ceguera permanente.
Otros factores incluyen la edad, la miopía, la hipermetropía, la diabetes, la hipertensión arterial y los antecedentes familiares.
La especialista oftalmólogo del Grupo Médico Santa Paula (GMSP), doctora Marelvi Marín, señaló que la enfermedad no presenta síntomas en sus primeras etapas, lo que dificulta su detección temprana, que es crucial para prevenir la pérdida de visión, por lo que “es fundamental determinar a tiempo si la persona está padeciendo de tensión ocular alta, hay que medirla, porque a la larga causa daño del nervio óptico y pérdida irreversible de la visión”.
Muchas personas lo padecen sin saberlo.
“El glaucoma es como un ladrón silencioso que va robando visión sin que nos demos cuenta y no se puede prevenir”, afirma la doctora Marín, solo se puede detener su avance.
Explica que “las neuronas del nervio óptico se van perdiendo gradualmente, sin causar dolor ni molestias, hasta que la visión se ve afectada de forma irreversible y permanente”.
La especialista del GMSP recomienda que todas las personas, especialmente aquellas con factores de riesgo, “se realicen un examen oftalmológico completo anualmente”.
El glaucoma es como un ladrón silencioso que nos va robando la visión
Este examen incluye “la medición de la presión intraocular, la evaluación del nervio óptico y la realización de un campo visual”, con el cual se puede determinar si se ha ido perdiendo visión periférica, primera afectación del Glaucoma.
Soluciones
Para realizar exámenes, diagnosticar e indicar el tratamiento adecuado, para detener el avance de los daños que causa el Glaucoma, el GMSP cuenta con un equipo de oftalmólogos altamente especializados y tecnología avanzada para realizar estudios especiales, con lo cual brinda un servicio integral que facilita el seguimiento de la enfermedad.
La doctora Marín indicó que “el tratamiento del glaucoma tiene como objetivo reducir la presión intraocular y prevenir la pérdida de visión adicional. En la mayoría de los casos, el tratamiento inicial consiste en el uso de colirios. Si los colirios no son suficientes para controlar la presión intraocular, se puede considerar la cirugía”.
El GMSP posee quirófanos equipados para micro cirugías oculares, con disponibilidad de hospitalización y cuidados intensivos en caso de ser requerido.
Tipos de Glaucoma
La enfermedad, que generalmente se produce cuando se acumula líquido en la parte frontal del ojo, lo que aumenta la presión intraocular y daña el nervio óptico, puede ser:
- Glaucoma Crónico de Ángulo Abierto: Este es el tipo más común. Se desarrolla gradualmente y no causa cambios visuales al principio. El nervio óptico se daña lentamente debido a la acumulación de fluido.
- Glaucoma de Ángulo Cerrado: También conocido como “glaucoma de ángulo estrecho”. Ocurre cuando el iris está muy cerca del ángulo de drenaje en el ojo.
Inicialmente, el glaucoma puede ser asintomático, pero a medida que progresa, los síntomas pueden incluir: Pérdida de la visión periférica o lateral. Ver halos alrededor de las luces y resplandor en la luz brillante; enrojecimiento en el ojo; dolor ocular y visión estrecha o de túnel.
Con el apoyo de su empresa matriz Keralty, el GMSP trabaja y opera soluciones para brindar acceso a la salud a quienes buscan la mejor alternativa para sus problemas médicos, atendiendo a todos con empatía y a costos razonables en todos sus servicios, bajo condiciones de bioseguridad extrema, con las que garantizan la asepsia de los procedimientos en todo momento, en modernas y cómodas instalaciones, donde se desempeñan especialistas de alta calidad, que cuentan con tecnología de avanzada, por eso ya es ‘la clínica que las personas tienen en mente’.
Para ser atendido en el GMSP y obtener mayor información se puede comunicar a través de WhatsApp por el número al (0414) (0412) (0424) CLINICA (2546422), así como a través de la web www.grupomedicosp.com/ o seguirlos como @grupomedicosp en las redes sociales Instagram, YouTube, Facebook, X (antes Twitter) y Threads.
Con información de nota de prensa
Te invitamos a leer
Tecnología china se sigue apoderando del mercado venezolano: realme presenta dos nuevos modelos
Infórmate al instante únete a nuestro canal de Telegram NoticiasACN
-

 Economía18 horas ago
Economía18 horas agoIVSS cancela pensión correspondiente a mayo 2024
-

 Nacional14 horas ago
Nacional14 horas agoCrediMax se expande a 28 tiendas en su segunda jornada en MultiMax Store
-

 Espectáculos21 horas ago
Espectáculos21 horas agoLas películas más fructíferas de la historia a nivel de ingresos
-

 Sucesos16 horas ago
Sucesos16 horas agoRescatan a una menor de 15 años que sería vendida a mafias de Trinidad y Tobago